La grasa abdominal puede decir más sobre el riesgo de insuficiencia cardiaca que el IMC
La grasa abdominal puede decir más sobre el riesgo de insuficiencia cardiaca que el IMC
Durante décadas, la conversación sobre exceso de peso y salud del corazón se apoyó en una cifra fácil de calcular: el índice de masa corporal, o IMC. Sigue siendo útil para clasificar el peso de forma rápida y para vigilar tendencias de salud pública. Pero su gran problema es también su gran simplicidad: dice cuánto pesa una persona en relación con su altura, pero no muestra dónde se almacena la grasa ni cómo se comporta metabólicamente.
Y precisamente ahí es donde la ciencia cardiovascular está afinando el foco. Cada vez hay más evidencia de que la grasa acumulada en el abdomen —sobre todo la grasa visceral, la que rodea órganos internos— puede ofrecer una señal mucho más útil sobre el riesgo de insuficiencia cardiaca y de inflamación que el IMC por sí solo.
Eso no convierte al IMC en una herramienta inútil. Lo que hace es ponerlo en su sitio: como un indicador general, pero incompleto. Porque cuando se trata de riesgo cardiovascular, no sólo importa cuánto tejido adiposo tiene una persona. Importa muchísimo dónde está.
El límite del IMC: mide peso, no riesgo completo
El IMC ha sido muy útil porque simplifica una realidad compleja. Con una fórmula sencilla permite clasificar a millones de personas y detectar patrones de exceso de peso. Pero esa ventaja viene con un coste evidente: no distingue entre músculo y grasa, ni entre grasa subcutánea y visceral, ni entre un cuerpo metabólicamente sano y otro con inflamación y resistencia a la insulina.
Eso significa que dos personas con el mismo IMC pueden tener perfiles cardiovasculares muy distintos. Una puede tener más masa muscular, buena capacidad cardiorrespiratoria y poca grasa visceral. Otra puede concentrar grasa abdominal, presentar alteraciones metabólicas y estar mucho más cerca de una trayectoria de daño cardiovascular, aunque el número en la báscula sea parecido.
La literatura aportada va justo en esa dirección. No dice que el IMC no sirva para nada. Dice algo más útil: que es una medida demasiado gruesa para captar por sí sola buena parte del riesgo real.
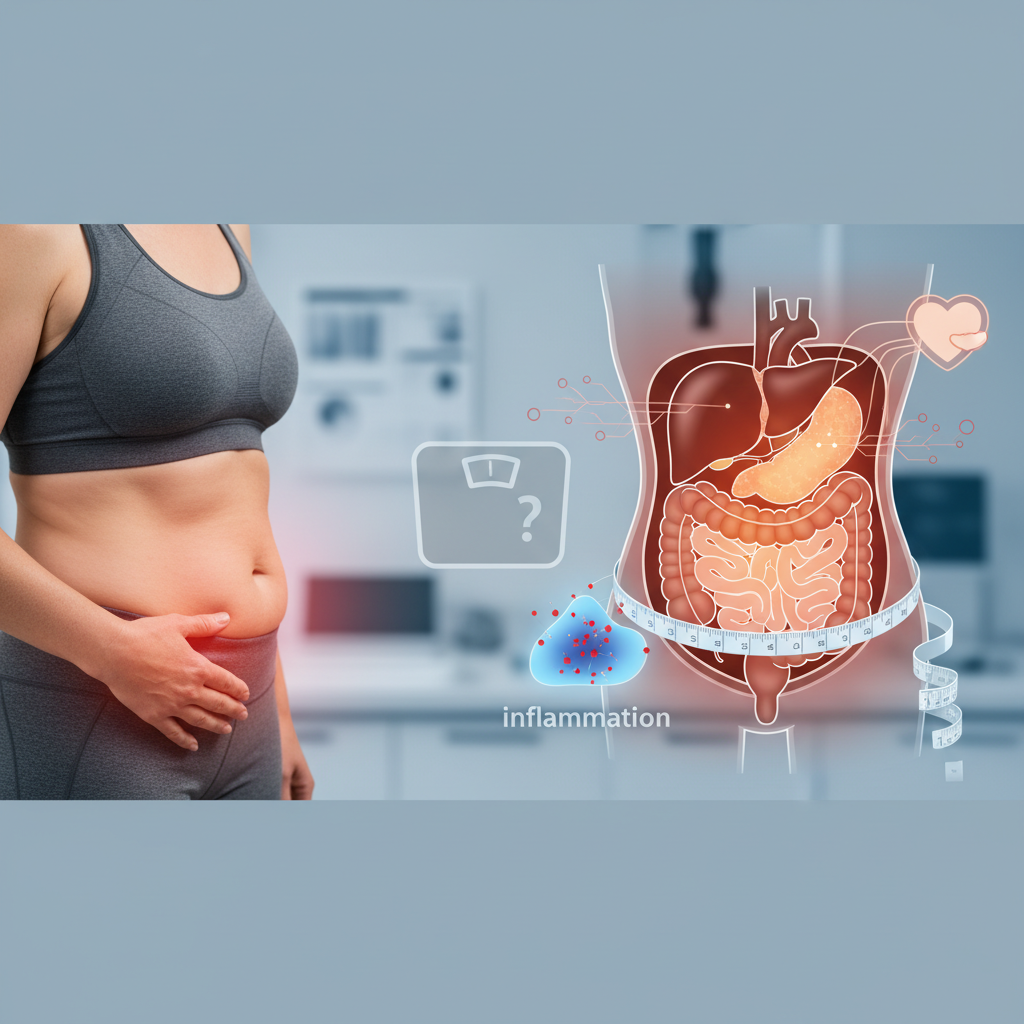
No toda la grasa se comporta igual
Una de las claves del problema está en que el tejido adiposo no es uniforme. La grasa subcutánea, que se almacena bajo la piel, no actúa igual que la grasa visceral, que se acumula en el abdomen alrededor de órganos como el hígado, el páncreas y el intestino.
La grasa visceral es biológicamente más activa. Está más asociada a inflamación crónica de bajo grado, peor sensibilidad a la insulina, alteraciones metabólicas y un entorno más agresivo para el sistema cardiovascular.
Una de las revisiones citadas, centrada en adiposidad regional e insuficiencia cardiaca con fracción de eyección preservada, muestra que medidas como la circunferencia de cintura, la relación cintura-cadera, la grasa epicárdica y la grasa visceral están más fuertemente ligadas a perfiles de riesgo de insuficiencia cardiaca que la grasa subcutánea.
Eso ayuda a explicar por qué el abdomen merece tanta atención. No es sólo un lugar donde se acumula grasa. Es, en muchos casos, un marcador de un tipo de adiposidad metabólicamente más peligrosa.
La conexión entre grasa abdominal, inflamación y corazón
Lo más relevante de esta historia no es sólo que la grasa abdominal acompañe al riesgo cardiovascular. Es que parece formar parte activa de él.
La misma revisión sobre adiposidad regional e insuficiencia cardiaca vincula ese patrón de acumulación grasa con inflamación local y sistémica, peor condición cardiorrespiratoria y alteraciones desfavorables en la mecánica cardiaca. En otras palabras, no se trataría sólo de una asociación estadística. La distribución de la grasa puede estar participando en procesos que favorecen daño cardiaco real.
Otra revisión de epidemiología cardiovascular añade una pieza importante: la obesidad visceral está más estrechamente vinculada que el IMC a inflamación, resistencia a la insulina y consecuencias cardiovasculares perjudiciales. Eso ayuda a entender por qué la grasa abdominal puede superar al IMC cuando se intenta predecir riesgo.
Además, otros datos en pacientes con insuficiencia cardiaca muestran que marcadores inflamatorios como la proteína C reactiva se asocian fuertemente con fragilidad y perfiles más adversos. Aunque uno de los trabajos citados se centra más en fragilidad dentro de la insuficiencia cardiaca que en la aparición inicial de la enfermedad, refuerza un punto importante: la inflamación forma parte del paisaje biológico de esta patología.
El corazón parece notar dónde está la grasa
Esta es probablemente la idea más potente que emerge del conjunto de estudios: el corazón no responde sólo a la cantidad global de peso, sino al tipo de carga biológica que ese peso representa.
Cuando la grasa se concentra en el abdomen, y especialmente cuando es visceral, el organismo entra en un entorno más inflamatorio y metabólicamente hostil. Eso puede afectar la estructura y la función del corazón, la capacidad física, la regulación vascular y la manera en que el organismo maneja la glucosa y la energía.
La grasa epicárdica, que se deposita alrededor del corazón, también gana relevancia porque no es una reserva pasiva, sino un tejido con capacidad de influir localmente sobre el entorno cardiaco. Todo esto ayuda a entender por qué la localización de la grasa puede resultar más informativa que el simple peso total.
Lo que cambia en la práctica clínica
Para la vida real, el mensaje es bastante claro: limitar la evaluación del riesgo cardiovascular al IMC puede dejar fuera información muy importante.
Medidas sencillas como la circunferencia de cintura o la relación cintura-cadera pueden aportar una visión más afinada del peligro cardiometabólico. En algunos casos, pruebas de imagen que cuantifican grasa visceral o grasa epicárdica pueden ofrecer todavía más detalle, aunque no son herramientas de cribado rutinario para toda la población.
Esto no significa que todo el mundo deba obsesionarse con nuevas métricas. Significa que el abordaje clínico del riesgo cardiaco debería mirar más allá del peso bruto y prestar más atención a la distribución de la grasa, sobre todo cuando hay hipertensión, diabetes, resistencia a la insulina o antecedentes cardiovasculares.
En la práctica, eso también ayuda a romper una falsa sensación de seguridad. Hay personas con un IMC no muy elevado que cargan un riesgo real porque concentran grasa en el abdomen. Y también ocurre lo contrario: un número más alto en la balanza no siempre describe por sí solo la intensidad del peligro cardiovascular.
El matiz importante: no hay una sola medida perfecta
Aunque la dirección de la evidencia es bastante clara, tampoco conviene convertir este mensaje en un eslogan simplificado. No todos los estudios comparan directamente grasa abdominal frente a IMC en el mismo diseño prospectivo definitivo. Además, no todas las medidas de adiposidad abdominal son equivalentes.
Circunferencia de cintura, relación cintura-cadera, grasa visceral medida por imagen y grasa epicárdica no captan exactamente lo mismo. Cada una da una información parcial, y su valor puede variar según el contexto clínico y el tipo de población.
Por eso, la conclusión más sólida no es que el IMC haya dejado de servir, sino que la grasa regional, especialmente la visceral, parece aportar información más fina y más cercana al riesgo en muchos escenarios cardiovasculares.
Qué significa esto para la prevención
Quizá la consecuencia más útil es que la prevención cardiovascular tendría que dejar de hablar sólo de “peso” y empezar a hablar más de “distribución y comportamiento de la grasa”.
Eso cambia el enfoque de manera importante. La cuestión ya no es sólo bajar kilos por una cifra abstracta, sino reducir la grasa que más daño metabólico produce.
La buena noticia es que la grasa visceral responde bastante bien a medidas clásicas pero potentes: actividad física regular, mejora de la alimentación, sueño suficiente, pérdida de peso cuando es necesaria y reducción de la resistencia a la insulina.
Es decir, no se trata de una condena fija, sino de un riesgo modificable. Pero para actuar bien, primero hay que medir bien. Y ahí es donde la distribución de la grasa empieza a ganar terreno sobre el viejo reinado del IMC.
La conclusión más honesta
La ciencia cardiovascular está afinando una idea que parecía intuitiva, pero que ahora cuenta con un respaldo cada vez más sólido: no basta con saber cuánto pesa una persona. Importa mucho dónde guarda esa grasa y qué efectos biológicos genera ese tejido.
En el caso de la insuficiencia cardiaca y de la inflamación, la grasa abdominal —sobre todo la visceral— parece ofrecer una pista más útil del riesgo que el IMC por sí solo. Eso ayuda a entender por qué el IMC puede pasar por alto peligro cardiometabólico real y por qué personas con cifras de peso parecidas pueden tener trayectorias cardiacas muy distintas.
En resumen, la barriga no es sólo una cuestión de forma corporal. También puede ser una señal más precisa de lo que está ocurriendo dentro del organismo y, en particular, de cuánto estrés metabólico está soportando el corazón.